緑内障とは?
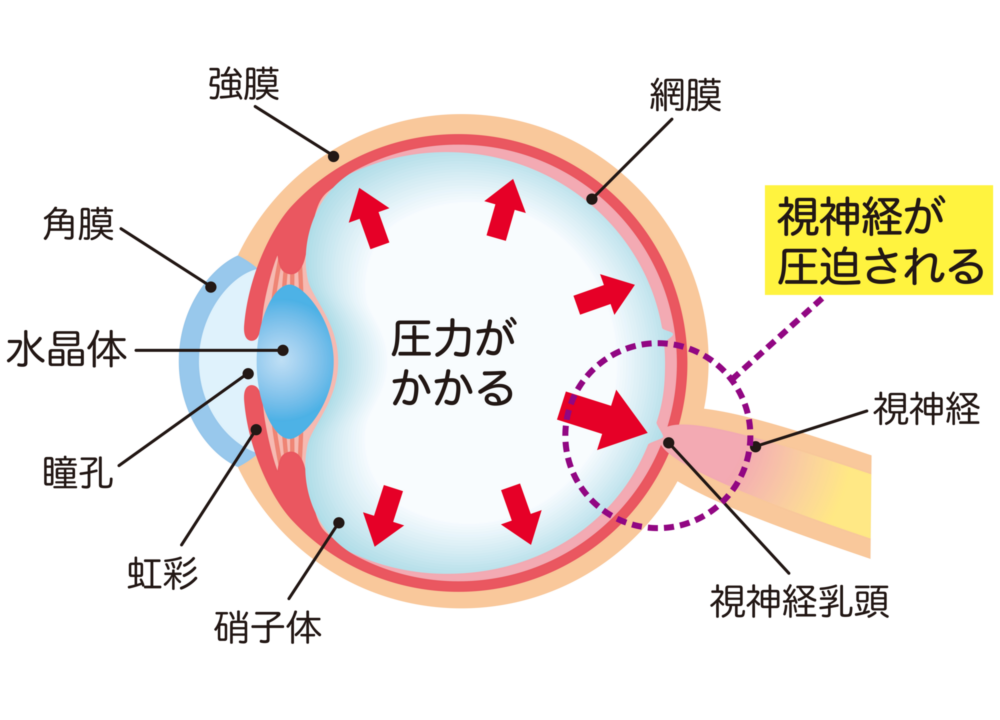 緑内障は、眼球内の圧力(眼圧)の上昇などにより、視神経が障害され、視野が狭くなる進行性の疾患です。視神経は、網膜で捉えられた情報を脳に伝える重要な役割を担っており、その機能が低下することで、視野欠損や視野狭窄といった症状が現れます。進行すると、日常生活に支障をきたす可能性があり、最悪の場合、失明に至ることもあります。早期発見・早期治療が重要です。
緑内障は、眼球内の圧力(眼圧)の上昇などにより、視神経が障害され、視野が狭くなる進行性の疾患です。視神経は、網膜で捉えられた情報を脳に伝える重要な役割を担っており、その機能が低下することで、視野欠損や視野狭窄といった症状が現れます。進行すると、日常生活に支障をきたす可能性があり、最悪の場合、失明に至ることもあります。早期発見・早期治療が重要です。
緑内障の症状
緑内障の主な症状は視野の狭窄です。しかし、片目で発症してももう片方の目で視野が補われるため、知らず知らずのうちに進行するケースも多いです。まずは片目を隠して物を見て、早期発見に繋げましょう。
最も確実な方法は、定期的に眼科で検診を受けることです。特に、当院では、初期の緑内障やその予備軍を発見することもできます。
また急性緑内障発作では、急激な眼圧上昇により目の痛みや吐き気が生じます。この場合、迅速な治療が必要です。
緑内障の見え方

特徴的なパターンで視野の欠け方が進行します。
緑内障の種類による原因
原発開放隅角緑内障
眼内の排水路である線維柱帯が徐々に詰まり、眼圧が上昇することで発症します。初期には自覚症状が少なく、視野の欠損が進行します。
原発閉塞隅角緑内障
虹彩が前方に押し出され、線維柱帯を閉塞することで急激に眼圧が上昇します。急性の場合、激しい眼痛や視力低下を伴います。
正常眼圧緑内障
眼圧が正常範囲内であっても、視神経が損傷を受けることで発症します。特に日本人に多く見られ、原因は完全には解明されていませんが、血流障害や視神経の脆弱性が関与していると考えられます。
続発性緑内障
他の眼疾患や外傷、ステロイドの使用などが原因で、眼圧が上昇して発症します。原因となる病気の治療と並行して、緑内障の管理が行われます。
先天性緑内障
先天的な眼内構造の異常により、出生時から高い眼圧が見られるまれなタイプです。早期診断と治療が重要で、視力に大きな影響を及ぼす可能性があります。
緑内障になりやすい方
- 40歳以上
- 身内に緑内障の患者がいる方
- 近視が強い方
- 糖尿病を患っている方
緑内障の検査
眼圧検査
 眼圧検査とは、房水という液体によって保たれている眼球の固さ(眼圧)を測定する検査です。正常値は10~21mmHgです。
眼圧検査とは、房水という液体によって保たれている眼球の固さ(眼圧)を測定する検査です。正常値は10~21mmHgです。
隅角検査
眼圧が高いとわかったときに、隅角の状態を調べ、開放隅角緑内障か閉塞隅角緑内障を見分けその程度を確認します。これによりレーザー治療などが必要かどうかわかります。
眼底検査
眼底カメラを用いて視神経乳頭の陥凹を、直接確認する検査です。
眼圧測定ではわからない正常眼圧緑内障を調べる際の重要な検査のひとつです。
OCT検査
OCT検査(光干渉断層計検査)は、緑内障の進行を早期に発見するための検査です。眼の奥にある視神経や網膜の状態を詳細に確認でき、目に触れずに数分で終わります。これにより、視野の異常が出る前でも治療が必要かどうか判断できます。
視野検査
視野計測器により、視野が欠けていないかをチェックします。
緑内障では視神経の障害はゆっくりと起こり、視野も少しずつ狭くなっていくため、初期は自覚症状がほとんどありませんが、定期的に視野検査を行うことで、病気の進行段階を把握することができます。
緑内障の検査は
いつ受けるべき?
緑内障は、視神経が一度損傷すると回復しないため、早期発見と治療が重要です。特に日本人には、眼圧が正常でも発症する正常眼圧緑内障が多く、眼圧測定だけでは見逃されることがあります。視神経乳頭の陥凹をチェックする眼底検査で発見できるため、40歳を過ぎたらぜひ、定期的に眼科で検査を受けましょう。
緑内障の治療
緑内障は早期発見と治療が進行を抑える鍵です。治療には薬物療法、レーザー治療、手術がありますが、必要な治療は患者様によって異なるため、正確な診断が重要です。急性緑内障は手術が優先されますが、慢性緑内障はまず点眼薬で眼圧を下げる治療がよく行われます。点眼薬は主に、房水の産生を減らしたり、流れを改善したりする効果が含まれているものを使用します。薬で効果が不十分だった場合や、視野異常が進行した場合は、レーザー治療や手術で房水の排出を促進します。
点眼治療
 眼圧を下げる薬を1日数回、規則的に点眼します。薬は眼内の液体の産生を抑えたり、排出を促したりするものがあり、個々の患者に合わせたものが処方されます。
眼圧を下げる薬を1日数回、規則的に点眼します。薬は眼内の液体の産生を抑えたり、排出を促したりするものがあり、個々の患者に合わせたものが処方されます。
経過
定期的に眼科を受診し、眼圧のコントロール状況を確認します。薬の効果や副作用の観察が必要です。
効果
継続的に使用することで眼圧を適切に維持し、視神経の損傷を防ぎます。
注意点
点眼の習慣を忘れないことが重要です。薬によっては、まれに副作用が現れることがあるため、異常を感じたらすぐに医師に相談してください。
レーザー治療(SLT)
 レーザーを用いて眼内の「線維柱帯」と呼ばれる部分に働きかけ、眼圧を下げる手術です。レーザー光を使って線維柱帯の細胞を刺激し、排水機能を改善することで、目の中の圧力(眼圧)を軽減します。施術は5~10分で終わり、麻酔は点眼麻酔のみで、痛みもほとんどありません。
レーザーを用いて眼内の「線維柱帯」と呼ばれる部分に働きかけ、眼圧を下げる手術です。レーザー光を使って線維柱帯の細胞を刺激し、排水機能を改善することで、目の中の圧力(眼圧)を軽減します。施術は5~10分で終わり、麻酔は点眼麻酔のみで、痛みもほとんどありません。
経過
SLT後、すぐに日常生活に戻れることがほとんどです。手術後は一時的に眼圧が上がることがあるため、数時間〜数日間は眼圧を確認する必要があります。手術から1〜3ヶ月の間に最大の効果が現れることが多いです。眼圧が十分に下がった場合、追加の治療が必要なくなることもありますが、効果が持続しない場合もあります。
効果
非侵襲的で、治療後すぐに日常生活に戻れます。20〜30%の眼圧低下が期待でき、特に初期から中期の緑内障患者に有効です。
注意点
一部の患者では効果が持続しないことがあり、追加の治療が必要になることもあります。レーザー治療後に眼圧が一時的に上昇することがあるため、医師の指示に従って注意深く経過観察を行います。
マイクロフックロトミー
 局所麻酔下で行われる手術です。極小のフックを使い、線維柱帯の一部を切開して、眼内の液体の流れを改善します。手術自体は短時間で完了し、日帰り手術として行われることが多いです。
局所麻酔下で行われる手術です。極小のフックを使い、線維柱帯の一部を切開して、眼内の液体の流れを改善します。手術自体は短時間で完了し、日帰り手術として行われることが多いです。
経過
マイクロフックロトミー後は数日間の安静が必要で、術後は眼の腫れや違和感を感じることがあります。術後の数週間は経過観察が重要で、眼圧の管理が必要です。手術直後に効果が現れることが多く、回復も比較的早いですが、術後の経過をしっかり見守る必要があります。
効果
他の治療法が効果を発揮しなかった場合や、薬物治療に依存せずに眼圧をコントロールしたい場合に有効です。
術後は個人差があり、眼圧が安定するまでに時間がかかることがあるため、経過観察が必要です。術後の経過により追加の治療や調整が必要な場合があるため、定期的なチェックが重要です。
注意点
手術のリスクとして、感染症や出血、術後の眼圧変動が挙げられます。これらのリスクを軽減するために、手術前後の管理が重要です。





